左心不全と右心不全
心不全と聞くと字面から心臓が動かなくなる=死亡とイメージしている方もいらっしゃるかもしれません。
医学用語ではそうではなくて、「心臓のポンプ機能障害により全身の臓器に必要な血液量(酸素)を供給できない状態」のことを言います。
心臓の収縮機能が落ちる
⇒代償機能により心拍数を増加させて新機能を維持しようとする
⇒がんばり効かなくなり、より収縮機能が悪化
という経過をたどります。

心臓は、大きく分けて左心房、左心室、右心房、右心室の4つの部屋に分かれております。
血液は、
肺⇒左心房⇒左心室⇒全身
全身⇒右心房⇒右心室⇒肺
というふうに流れていきます。
ですので心、心臓の左側と右側のどちらが収縮力が低下しているかによって症状が変わってくるため、左心不全と右心不全に分類されています。
左心不全は、全身への血液のめぐりが滞るとともに、肺に血液が溜まっている状態となります。
そのため、呼吸困難が症状の特徴となります。
その他、動悸、四肢冷感、血尿、夜間多尿など。高齢者では、全身倦怠感、めまい(脳への血流も損なわれる)、不穏、見当障害といった症状を訴えることもあります。
一方、右心不全は、全身の静脈血が滞り、肝臓や末梢に血液が溜まっている状態となっています。
そのため、下腿浮腫、腹水貯留などが特徴的な症状となります。
これらはあくまでも代表的な症状なので、病院での検査を行ったうえで最終的な診断となります。
ご紹介したように胸の痛みや動悸だけが、心不全の症状とは限りません。
医師は患者さんからの症状の訴えである程度疾患に当たりをつけて必要な検査を実施いたしますので、関係のない症状であってもしっかり診察で伝えることが大事なのです。
血糖値スパイク②
前回に引き続きNHKスペシャルで放送されていた血糖値スパイクについて取り上げます。
「血糖値スパイク」とは空腹時血糖値やHbA1c値が正常であっても、食後の血糖値が異常に高い状態のことです。
今回は、放送でも紹介されていた血糖値スパイクの対処方法について書いていきます。
対処方法は次の3つです。
①食べる順番に気をつけろ
食事は一般的に野菜から食べると太りにくいことは言われています。
今回、それに加えて「肉・魚⇒ごはん」の順番で食べた場合と「ごはん⇒肉・魚」の順番で食べた場合の食後血糖の上がり方を比較したデータが紹介されていました。
結論、「肉・魚⇒ごはん」の順番で食べたほうが食後血糖の上がり方はなだらかになります。
理由は、インクレチンという血糖値を下げるインスリンを分泌させるホルモンが肉や魚を食べることで分泌されるので、ごはんを食べたときにインスリンが出やすい状態になっているためです。
最近では、必ずしも野菜が先でなくてもごはんさえ最後であれば血糖値スパイクは起こりにくくなるという説も出てきているようです。
ちなみにごはんだけでなく、パンや麺類、イモ類も炭水化物ですので、最後に食べるようにしましょう。

②厳禁・朝食抜き
朝食を抜きがちな人もいらっしゃるかと思います。
しかし、1日1食、1日2食、1日3食を比較した場合1日3食が最も血糖値の変動が少なかく、1日1食が最も血糖値の変動が大きかったというデータがあります。
欠食をしてしまうと、次の食事の後の血糖値が上がりやすくなってしまうのです。

③食後ちょこちょこ体を動かす
食後の血糖値が最も上がりやすいと言われている時間帯は、食後1~2時間と言われています。
運動すると体内のブドウ糖は筋肉などにエネルギーとして取り込まれて消費されるので、血糖値が上がりにくくなります。
ですので、食後に運動とまでいかなくても散歩や家事をするとか少しでも体を動かすことで、食後1~2時間の血糖値が上がりにくくなるというわけです。
以上が番組で紹介されていた対策です。
どれも意識すればそんなに難しくないのではないでしょうか?
ぜひ日常生活に取り入れてみましょう。
血糖値スパイク①
先日のNHKスペシャルで「血糖値スパイク」のことが紹介されていました。
健診で測定するような空腹時血糖値やHbA1c値が正常であっても、食後の血糖値が異常に高い人が潜んでいること、このような食後血糖値が高い状態が続くことで糖尿病に進展するだけでなく、動脈硬化が進んだり、がんや認知症のリスクにもなることが紹介されていました。
以前のブログでも取り上げていますので、読んでみてください。
http://frontia.hatenablog.com/entry/2016/06/02/002918
以下の赤のグラフが血糖値スパイクを起こしている方です。
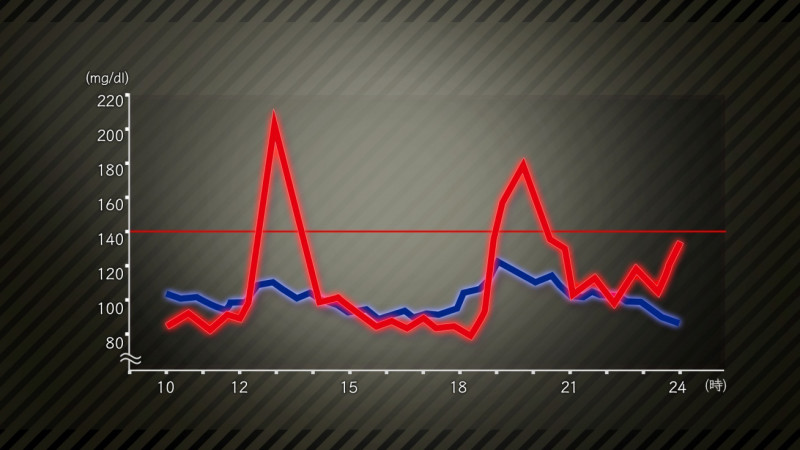
ご覧のように食後に血糖値が200mg/dl以上まで上がっている時間帯もあります。
随時血糖値の正常値は140mg/dl以下ですので、すごい上がり方だというのはわかっていただけるかと思います。
このような血糖値スパイクは、太った中年の方に潜んでいるという印象がありますが、20代の若いやせ型の女性でも起こっている人がいるという点が驚きです。
つまりは測定してみないとわからないということです。
病院に行って測るのは一つの方法ですが、普段病院に通っていない人がわざわざ病院に出向くのも抵抗があるでしょうし、保険適応の関係もあるので病院がやってくれるかもわかりません。
かと言って健診では空腹時血糖値しか測定できません。
気になる方は、やはり自前で血糖測定器を購入するしかないようです。
メーカーによって価格差はあるようですが、5000円~10000円程度。
針を指先に指して、微量の血液から血糖値を測定します。
最近の針はかなり細いため、ほとんど痛くないです。
今後の健康のことを考えれば決して高い価格ではないとも思いますが、実際購入するとなると私も2の足を踏んでしまいます。

血圧計のように病院で簡単に測定できればもっと便利なのですが・・・。
そもそも尿酸とは
最近は尿酸値を取り上げた更新をしてきましたが、今回が最後。
そもそも尿酸とは何かについて書きたいと思います。
「尿酸」の材料となるのが「プリン体」です。
尿酸はプリン体を代謝した結果生じる老廃物のことです。
この尿酸が体内に蓄積されると、痛風発作が起こったり、CKDや心血管系イベントのリスクにつながっていくわけです。
尿酸値をおさえるためにはプリン体を抑えれば良いわけですが、プリン体はビールなど食物から摂取されるものだけが体内にあるわけではありません。
尿酸の生成過程についてもう少し詳細に見ていきます。
①古い細胞が新陳代謝により死んでいくときに、遺伝子を構成していたプリン体が放出、分解され尿酸が作られます。
②急激な運動によってエネルギー源として体内に存在する「ATP」が大量に使われると、プリン体の原料となり、尿酸が作られます。
③プリン体を多く含む食品を摂取することで、尿酸が作られます。

以上3点が尿酸が作られる主な過程です。
ちなみに前回の更新では触れませんでしたが、尿酸値を下げる薬とは別に尿酸がたまると起こりやすく痛風の原因にもなる「尿路結石」をできにくくする薬として「ウラリット」という薬もあります。

このように痛風の原因となる高尿酸血症は必ずしも食品由来のプリン体だけが悪いわけではありません。
しかし医師の話では、病院に痛風発作で通院してくる患者さんのほとんどはビールや魚卵類、レバーなどを大量に摂取している人がほとんどだそうです。
くれぐれも生活習慣には気を付けたいものです。
尿酸値低下薬
本日も尿酸値について取り上げます。
今回のテーマは、尿酸値低下薬についてです。
前々回の更新でも触れましたが、
男性で7.0mg/dl以上、女性で6.0mg/dl以上で高尿酸血症と診断されます。
高尿酸血症になると、痛風発作の確率が高くなるだけでなく、CKD(慢性腎臓病)のリスクとなったり、心血管系のイベントと関連があるとも言われております。
実際の治療ですが、6.0mg/dl以下まで下げることが目標となります。
尿酸値を下げる薬は大きく分けて2つのタイプがあります。
①尿酸排泄促進薬
尿酸を体の外に出すことで体内の尿酸値を低下させます。
ユリノーム、ベネシッドといったお薬があります。

②尿酸生成抑制薬
尿酸が体内で作られるのを抑え、体内の尿酸値を低下させます。
ザイロリック、フェブリクといったお薬があります。

効果ですが、だいたい2.0~3.0mg/dlくらいの尿酸値低下効果が期待できます。
本来は、尿酸排泄低下型もしくは尿酸生成過剰型を判断して、
それに合った薬を選択するべきなのですが、医療現場ではそこまでの対応は行っていないのが現状です。
効果と副作用のバランスでザイロリックが1番処方されており、この中では比較的新しいフェブリクが最近処方を伸ばしております。
尿酸値低下薬は古い薬が多く後発品が出ている薬が多いのですが、フェブリクはまだ後発品も出ておらず、薬価も他剤に比べたら高いので、製薬メーカーも力を入れて宣伝しており、その影響もあり処方が伸びております。

尿酸値低下薬の注意点としては、急激に尿酸値を低下させると痛風発作が逆に起きてしまうリスクが高まることです。
痛風発作を予防するために薬を飲み始めたのに、逆に痛風発作を引き起こしてしまうという笑えない話になってしまいますので、薬を飲んで急激に下がったからと言って手放しでは喜べません。
また、薬で尿酸値が下がったからと言って、ビールなどプリン体を多く含む食品を取り始めることもご法度なのは、言うまでもありません。
痛風発作予防薬・コルヒチン
前回に引き続き尿酸値の話題です。
尿酸値が高い状態が続くと痛風発作が起きてしまうことは前回述べたとおり。
尿酸値を下げる薬はいくつかありますが、
痛風が起きてしまった時には尿酸値を下げる薬を服用すると痛風が余計に悪化してしまいますので、注意が必要です。
また、痛風発作が起きていないのに、尿酸値を下げる薬を飲んで急激に尿酸値を下げると痛風発作が起きてしまうこともあります。
痛風発作が起きて病院に行くと、おそらくコルヒチンという薬が処方されます。

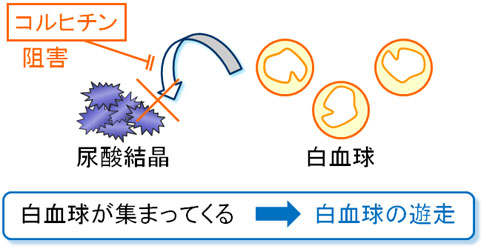
痛風発作が起きている部位では、剥がれ落ちた尿酸結晶に白血球が集まって炎症物質を放出しています。
コルヒチンは白血球が尿酸結晶に集まってくることを防ぐことで、発作の痛みを和らげます。
つまり、尿酸を下げる作用はありませんので、発作が落ち着いてきたら生活習慣の改善とともに、尿酸値低下薬を服用する必要があります。
コルヒチンは製薬会社が扱う薬としては地味ですし、古い薬のため販売会社もあまり宣伝をしませんが、非常に貴重なお薬なのです。
尿酸値について
今日は健康診断の診断値でもおなじみの「尿酸値」について取り上げてみたいと思います。
「尿酸値高い=痛風」というイメージがあるのではないでしょうか?
痛風とは文字通り風が吹いても痛いと言われ、経験したことある人は悶絶するくらい痛いとおっしゃいます。
実際、尿酸値が高い状態が続くと、痛風にもなりやすいので注意が必要ですが、
中には長年尿酸値が高いけども痛風発作は起こらないと安心している方もいらっしゃるようです。
尿酸値が高い状態のことを「高尿酸血症」といいますが、高尿酸血症は痛風だけでなく慢性腎臓病(CKD)に関連があることがわかっておりますし、賛否両論ですが心血管系の疾患との関連もあるとの報告もありますので、決してバカにはできません。

高尿酸血症の基準値ですが、男性で7.0mg/dl以上、女性6.0mg/dl以上となっています。
女性は、女性ホルモンに尿酸を排泄させる働きがあるため、高尿酸血症にはなりにくく、圧倒的に男性に多い疾患となっています。
高尿酸血症の原因はまずは食生活です。
尿酸の原料となるのは「プリン体」と呼ばれる物質です。
ですのでプリン体を多く含む食品をとり続ければ、尿酸値は上がってしまいます。
代表的なものはビールですが、プリン体が多い食品一覧を以下に示します。
ご参考までに。

他には、肥満や高血圧、薬の副作用で尿酸値が上がることがあります。
生活習慣の是正で改善することも多い高尿酸血症ですが、
次回更新では、尿酸値を下げるお薬についてご紹介をいたします。